Миниинвазивная хирургия
В настоящее время хирургам-онкологам все еще приходится прибегать к классическим открытым операциям, при которых делают большой разрез. Бывают ситуации, когда альтернатив нет.
Тем не менее, в последние десятилетия расширились показания к миниинвазивным хирургическим вмешательствам. Их основные достоинства: минимизация травмирования тканей и кровопотери, сокращение реабилитационного периода.
При лапароскопических операциях вместо разреза делают несколько проколов. Через один из них вводят инструмент с видеокамерой и источником света (лапароскоп), через остальные — специальные хирургические инструменты.
Эндоскопические вмешательства выполняют без разрезов и проколов. Эндоскоп и хирургические инструменты вводят через естественные отверстия: рот, прямую кишку, мочеиспускательный канал, влагалище. Показания к эндоскопическим операциям ограничены. Можно удалить фрагмент подозрительной ткани, доброкачественные новообразования или рак на ранних стадиях, который не успел прорасти вглубь.
В отделении интервенционной хирургии «Евроонко» в Москве проводят эмболизации (введение в сосуды, питающие опухоль, особых микросфер, которые перекрывают кровоток), установку венозных порт-систем, кава-фильтров, интраартериальное введение химиопрепаратов.
При некоторых новообразованиях прибегают к лазерной хирургии, криохирургии (уничтожение опухоли низкой температурой), радиоволновой хирургии и другим современным методам.
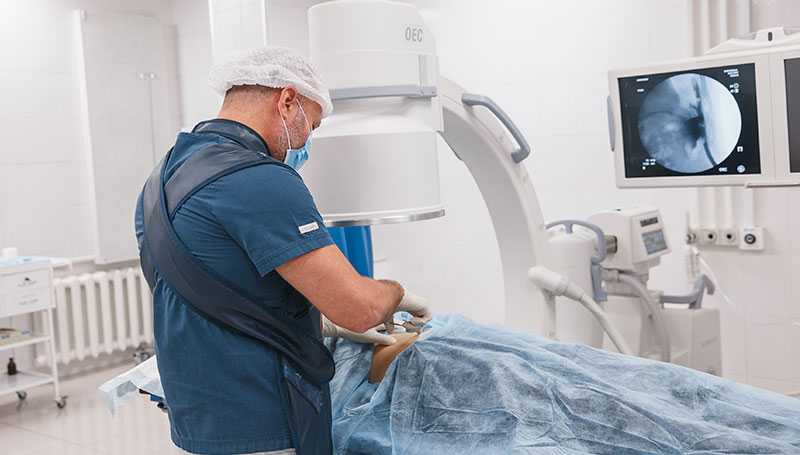
В большинстве случаев хирургическое лечение рака проводится под наркозом. При некоторых миниинвазивных вмешательствах прибегают к местной анестезии или погружают пациента в состояние «медикаментозного сна».
Реабилитация
После операции по удалению опухоли головного мозга у пациента будет болеть голова. Он может столкнуться с нарушением речи, мыслительных процессов. У некоторых происходит изменение личности, разрушается эмоциональная составляющая психики. Иногда больной не может двигаться, так как его физической активности мешают постоянные судороги, потеря координации, нестабильность походки. Они могут сопровождаться частичным парезом. Такое происходит, если поврежден мозжечок. После операции есть высокий риск внезапного развития менингита или эпилепсии, возможен инсульт. Если шансов на полное восстановление нет, то больной получает инвалидность.
Реабилитация – важнейший период в жизни человека, который пережил удаление опухоли. Главной целью на это время должно стать восстановление всех утраченных функций организма. Для этого потребуется заново обучиться основным навыкам, добиться нормализации работы всех органов и вернуть самостоятельность. Для каждого пациента врачи составляют свою программу реабилитации, включающую ряд краткосрочных и несколько долгосрочных задач. При этом он должен находиться под наблюдением целой группы специалистов. После выписки из больницы родственники могут ухаживать за больным сами, но все равно потребуется помощь врача, который поможет ему восстанавливаться. Если операцию перенес ребенок, то за ним потребуется усиленный уход.
Очень важно регулярно проходить все послеоперационные обследования. Они помогут скорректировать план реабилитации и своевременно выявить возможные метастазы или рецидивы
Обычно восстановление в домашних условиях длится около 4-х месяцев, после чего человек может вновь жить полноценной жизнью. Ему будет нужно лишь иногда проверяться у врача.
На период реабилитации важно:
- соблюдать диету — питание должно быть максимально легким и полезным;
- полностью отказаться от употребления алкоголя и курения;
- избегать авиаперелетов, чрезмерной активности, включая легкий бег;
- исключить длительное воздействие солнца и посещение бани.
Также врач может дать дополнительные рекомендации, которые потребуется обязательно выполнить. Очень часто больным назначают физиотерапию с помощью магнитного воздействия или лазера, массаж всего тела, а также лечебную физкультуру. С последней следует быть максимально осторожными, нагружая себя очень умеренно и избегая резких движений.
Последствия операции на головном мозге при удалении опухоли не так страшны. В некоторых случаях могут возникать неприятные осложнения, но при правильных действиях врачей риск сводится к минимуму. От пациента требуется лишь регулярно проверяться и полноценно заниматься своей реабилитацией.
Питание после операций в онкологии
В восстановительном периоде после лечения онкологических заболеваний для пациента важно полноценно питаться. Но пищеварительная система не сразу восстанавливается после хирургического вмешательства, особенно если оно было выполнено по поводу рака органов пищеварительной системы
Спустя некоторое время после хирургического вмешательства пациенту разрешают пить воду, затем назначают жидкую диету. Постепенно можно вернуться к привычной пище. Диета после операции по поводу рака должна быть щадящей и в то же время обеспечивать организм всеми необходимыми веществами.
В восстановительном периоде врач оценивает нутритивный статус пациента. Некоторые больные не могут питаться самостоятельно, в таких случаях питательные растворы вводят внутривенно. После операций на пищеводе и желудке может быть выведена гастростома или еюностома — отверстие, соединяющее кожу с желудком или толстой кишкой. Больной может получать питание после операции по поводу рака через это отверстие с помощью катетера, временно или постоянно.
Даже если опухоль удалена полностью, в ряде случаев есть вероятность того, что некоторые раковые клетки сохранились в организме. В будущем они могут стать причиной рецидива. Для того чтобы его предотвратить, назначают адъювантное лечение. Оно может включать курсы химиотерапии, лучевой терапии, терапии таргетными препаратами.
Восстановление
Операции при злокачественных опухолях поджелудочной железы обширны и травматичны, поэтому пациент будет нуждаться в уходе. В первые 2-3 дня он будет находиться в условиях реанимации. Если все в порядке, пациента переводят в профильное отделение.
Для того чтобы избежать таких осложнений как тромбозы, спайки и пневмонии, рекомендуется ранняя мобилизация, если нет противопоказаний. В первое время пациенту достаточно просто переворачиваться в постели и выполнять специальные упражнения и дыхательную гимнастику. Чтобы снизить нагрузку на область швов, их можно придерживать подушкой. После того как больной окрепнет, ему разрешается сидеть и вставать с постели для коротких прогулок. На этом этапе уже можно использовать послеоперационный бандаж. В среднем, сроки госпитализации варьируют в пределах 2-4 недель, в зависимости от способа проведения операции (лапароскопически и лапаротомически).
После резекции поджелудочной железы все пациенты теряют вес. Чтобы пищеварительная система приспособилась к новым условиям работы, необходимо 1,5–3 месяца. Весь этот период нужно строго следовать рекомендациям касательно диеты. При полном удалении железы этих ограничений придется придерживаться пожизненно, также, как и принимать гормонозаместительные и ферментные препараты.
Что известно об Андрее Павленко
Ему был 41 год. Он окончил военно-медицинскую академию имени Кирова с красным дипломом. На протяжении длительного времени работал в Клинике высоких технологий им. Пирогова и считался одним из ведущих онкологов страны.
Несмотря на свою болезнь, Андрей продолжал работать, помогая другим больным избавиться от заболевания. Рак III степени был обнаружен у Андрея Павленко в марте 2018 года.
Болезнь, практически не дала шансов больному, оставив ему всего 5 % на выздоровление. После того как онколог узнал о своем диагнозе, он решил вести блог «Жизнь человека», где рассказывал о том, как он пытается победить ужасную болезнь.
Интересно! Биография Галины Волчек
Кроме того, Андрей рассказывал зрителям и об онкологической помощи в России в целом. Свое последнее видеообращение он начал словами: «Уважаемые друзья, если вы смотрите это видео, значит, я уже умер».
Он сообщил о том, что скоро будет учрежден грант им. А. Павленко. Половина собранных средств будет уходить на финансирование медицинских проектов, а вторая – переводиться родным врача, так как они потеряли единственного кормильца.
Кроме того, Андрей Павленко попросил онкологических больных не терять надежду и всеми силами пытаться побороть заболевание.
Прогноз после операции
После радикальных хирургических вмешательств по поводу онкологических заболеваний, при успешном исходе, наступает ремиссия. У пациента нет симптомов, злокачественная опухоль не обнаруживается клинически и по результатам исследований. Но в будущем возможен рецидив. Если радикальное лечение невозможно, врачи стараются максимально продлить жизнь онкобольного.
Прогноз после лечения определяется пятилетней выживаемостью — процентом пациентов, которые остаются живы в течение пяти лет с момента установления диагноза. Этот показатель в первую очередь зависит от типа и стадии опухоли. Прогноз после операции при раке 1 и 2 стадии всегда намного лучше, чем при 3 и 4 стадии.
О том, на какой результат после лечения можно рассчитывать в конкретном случае, расскажет лечащий врач.
После лечения пациент находится под наблюдением. Нужно периодически являться на осмотры к онкологу, проходить исследования, сдавать анализы. Это необходимо для того, чтобы вовремя обнаружить осложнения, рецидив. Программа наблюдения разрабатывается индивидуально, в зависимости от типа и стадии рака.
Хирургическое лечение при раке органов пищеварительной системы
Гастроинтестинальный рак — одна из самых распространенных групп злокачественных опухолей. Хирурги «Евроонко» выполняют вмешательства при раке пищевода, желудка, печени и желчного пузыря, поджелудочной железы, тонкой и ободочной, прямой кишки.
Помимо сложных открытых и лапароскопических операций, в «Евроонко» проводятся следующие виды вмешательств:
- Эндоскопическое удаление полипов желудка и толстой кишки, рака на начальных стадиях. Обычно выполняется во время диагностической гастроскопии или колоноскопии.
- Стентирование пищевода, желудка, двенадцатиперстной и толстой кишки, желчных протоков. Нашими докторами проведены сотни таких вмешательств. Стент представляет собой металлический или полимерный полый каркас с сетчатой стенкой. Он расширяет просвет органа и восстанавливает его проходимость.
- Химиоэмболизация, радиоэмболизация, радиочастотная аблация при опухолях печени.
- Лапароцентез и миниинвазивные операции, направленные на устранение асцита — скопления жидкости в брюшной полости.
- Установка инфузионных порт-систем. Порт-система — небольшой резервуар, который подшивают под кожу и соединяют катетером с веной. Он сильно упрощает инъекции химиопрепаратов и снижает риск местных осложнений.

Комплементарная медицина
В настоящее время нет альтернативных методов лечения, которые демонстрируют эффективность при лечении РПЖ. Тем не менее некоторые методы лечения комплементарной медицины могут помочь людям справиться с симптомами ракового заболевания, а также с осложнениями, которые возникают при проведении онкологических процедур. Многие крупные онкологические центры предлагают комплексные варианты комплементарной медицины. Примеры включают иглоукалывание, медитацию, массаж и йогу.
Пищевые добавки
Многие люди обращают внимание на диетические и травяные добавки, когда они узнают, что у них рак поджелудочной железы
Важно отметить, что некоторые витамины и пищевые добавки могут снизить эффективность лечения рака
Интересно, что исследования, посвященные раковой кахексии (синдром потери веса, потеря аппетита и потеря мышечной массы, которая поражает большинство людей с раком поджелудочной железы), показали, что омега-3 жирные кислоты могут быть полезны. Поскольку кахексия считается прямой причиной смерти у 20% людей с раком, то об этом стоит поговорить с вашим онкологом. Омега-3 содержится во многих пищевых продуктах. Онкологи рекомендуют получать питательные вещества из натуральных продуктов, а не использовать добавки.
Про свою болезнь
Став онкологическим больным, Андрей Павленко по-прежнему оставался руководителем онкологического отделения крупной университетской клиники в Санкт-Петербурге. Но вдобавок к обычным обязанностям он начал вести блог, чтобы люди с аналогичным диагнозом знали обо всех осложнениях, которые могут их ожидать, и как с ними бороться. Он подробно рассказывает о своем лечении. В сентябре 2018 года после цикла из восьми химиотерапий, в результате которых опухоль уменьшилась более чем в два раза, Андрею Павленко была сделана операция. Врачи приняли решение полностью удалить желудок.
Я точно знал, как себя вести и что нужно делать. Приступ отчаяния если и был, то буквально несколько секунд. Я же врач и с диагнозом «рак» сталкиваюсь каждый день. Отношение ровным счетом никак не изменилось. Как правило, мы рекомендуем начинать делать скрининг, направленный на выявление бессимптомных опухолей, начиная с 40 лет. А мне на тот момент было 39.
Во мне сейчас присутствуют многие признаки депрессивного состояния, но они, скорее всего, связаны с болезнью. Это характерно для шестимесячного периода после окончания лечения, я сейчас нахожусь в глубокой эмоциональной яме. Я даже не ожидал такого эмоционального спада. Еще я похудел — за неделю скинул два килограмма. Это последствия такого интенсивного периода, в котором мне нельзя пока находиться, с восьми утра до двенадцати ночи я был активен. Был постоянно на ногах, так совпало.
Я никогда не был публичным человеком и не стремился к этому. Мне было очень сложно стать тем, кто рассказывает фактически обо всех своих мыслях в публичном пространстве. И, конечно же, непросто это не только для меня, но и для семьи. Что требовало дополнительных эмоциональных сил и энергии. Но я понимал, что кто-то должен начать, публичная болезнь позволяет обнажить все острые моменты. Я ведь все-таки доктор и знаю, что мы должны делать. Многие скользкие и негативные моменты в нашей медицине, онкологии я и обнажил в процессе ведения своего блога. Я знал, что это делать необходимо, и лучший повод, пожалуй, даже сложно было себе представить.
В профессиональном плане я действительно тороплюсь, я реально не знаю, сколько у меня времени. Потому что третья стадия, как говорят, это в лучшем случае 50 на 50. В реальности статистика более пессимистичная. Я не чувствую над собой дамоклова меча, если можно так выразиться. Это не позволило бы мне продуктивно работать. Я пытаюсь об этом не думать. Я просто знаю об этом и пытаюсь делать то, что должен. Я стараюсь жить максимально полноценной жизнью.
Мое отношение к больным, в общем-то, не поменялось с момента, когда я узнал о своем диагнозе. Оно всегда было сочувственным, я по-особенному относился ко всем своим больным и пытался вникнуть в проблему каждого, кто ко мне приходил.
Я не верю в чудо. Как доктор я не верю в такие вещи ни на своем примере, ни на каких-то других. Потому что прекрасно понимаю, что все, что происходит с больным, можно объяснить с точки зрения медицины. Отнимать у человека веру ни в коем случае нельзя. Он должен верить, если ему так легче, это очень здорово. Это решение части проблем онкопсихологического сопровождения, когда вера в Бога или вера в чудо помогает больному находить силы для лечения. Доктор не должен вмешиваться в идеологические или религиозные убеждения человека. А вот воззрения и мысли доктора пусть так и останутся при нем.
Воля к жизни
В марте 2018 года практикующий врач-онколог Андрей Павленко, занимающий пост руководителя в Онкологическом центре комбинированных методов лечения рака, узнал о том, что даже он не стал исключением. Последние новости были неутешительны. Коллеги диагностировали третью стадию рака желудка.
Мужчина принял вердикт и начал действовать. В рамках проекта «Такие дела» он начал вести дневник, в котором рассказывает, как лечится и дает рекомендации людям, заболевшим онкологией.

Врач-онколог Андрей Павленко
Павленко делится с подписчиками информацией о том, с какими просьбами обращаются читатели и по каким причинам он отказался от лечения за границей. Также врач не забывает публиковать посты о тонкостях лечения от рака в 2018 году на территории Российской Федерации.
За 2 месяца он научился совмещать посещения курсов химиотерапии с работой и настроен на оптимистичный лад. Он считает, что 3 стадия рака — это не приговор и готов бороться до победного конца.
Врач рассказывает, что в первую очередь больным раком важно нацелиться не на лечение за границей, где будет назначен тот же курс процедур, но дороже, а на платное. Проблема бесплатного ОМС имеет свои негативные стороны, такие как нехватка талонов и ожидание очереди
Это становится причиной задержки лечения и несет негативные последствия. Ведь рак мог быть обнаружен на ранней стадии, а за время диагностики по ОМС успел перейти во 2-ю или 3-ю. Поэтому, если есть подозрения на онкологию, лучше пройти быстрые платные анализы (скрининг) и сразу начать лечение.

У Андрея Павленко была выявлена третья стадия рака желудка
Публикации о враче онкологе Андрее Павленко часто появляются в сводках последних новостей. Из официальных источников и блога можно узнать, что он прошел четыре курса химиотерапии, успешно справившись с недомоганием, тошнотой и другими последствиями.
Затем планировалось пройти компьютерную томографию, и если результаты окажутся положительными, будет назначена операция. Завершающим этапом должны стать еще 2 курса химиотерапии с промежутком в 14 дней. Именно они зададут положительную динамику, которая будет способствовать полному выздоровлению.
Андрей Павленко со своими коллегами по работе
В настоящее время, на момент июля 2018 года Павленко продолжает работать, но уже не так активно как раньше. Как опытный врач, он считает, что ему противопоказано длительное пребывание в стенах любимой больницы. Именно там он может подхватить инфекции, которые могут усугубить заболевание и снизить иммунитет. Но недавно врачи обрадовали пациента-коллегу, подтвердив, что опухоль уменьшилась вдвое и можно готовиться к операции.
Лучевая терапия
Пациентам могут назначать лучевые операции на головном мозге при любых опухолях, если их устранение классическим методом невозможно по каким-либо причинам. Обычно такое происходит при наличии у больного некоторых сопутствующих патологий или необычном расположении новообразования, когда оно находится, например, слишком далеко, что затрудняет к нему доступ.
Иногда лучевая терапия назначается в качестве дополнительной меры после нейрохирургии. Это позволяет снизить риск рецидива. Также применение такого оборудования поможет уничтожить оставшиеся элементы опухоли, которые не были заметны при проведении стандартной операции.
Суть лучевой терапии в том, чтобы воздействовать на опухолевые клетки с помощью радиации. Они к ней гораздо более чувствительны, чем обычные. Поэтому для самого человека метод считается довольно безопасным. Во время процедуры больному облучают именно ту область мозга, где расположилось новообразование. Доза подбирается индивидуально, а длиться процесс может до нескольких десятков минут. Все зависит от особенностей самой опухоли. Но даже при правильном выборе условий воздействия есть риск развития осложнений.
Возможные последствия:
- внутримозговое кровотечение;
- ожоги кожного покрова;
- образование язв на коже, ее покраснение или пигментация;
- беспрерывный зуд на участке облучения;
- частичное выпадение волос;
- токсическое отравление организма.
Радиохирургия – подвид лучевой терапии. Она включает два метода: гамма-нож и кибер-нож. Первый подразумевает высокочастотное облучение опухоли кобальтом с помощью одного направленного луча. Под прямым воздействием гамма излучателя вся структура новообразования быстро разрушается, а его кровоснабжение прекращается. Операция должна проходить только в один этап, на который потребуется время. Иногда длительность процедуры достигает нескольких часов. Кибернож отличается использованием специального ускорителя, который облучает опухоль сразу по нескольким направлениям. Оба варианта отличаются низким риском развития осложнений.
Химиотерапия
При РПЖ химиотерапия может проводиться на различных этапах процесса лечения.
Неоадъювантная химиотерапия: химиотерапия перед операцией позволяет уменьшить опухоль, что, в свою очередь, увеличивает шансы выполнения радикальной операции.
Адъювантная химиотерапия: химиотерапия после операции. Местный рецидив РПЖ после радикальной операции – не редкость. Это означает, что скопления раковых клеток остаются в операционной ране. Адъювантная химиотерапия направлена на уничтожение оставшихся в организме раковых клеток. Считается, что она улучшает медиану выживаемости на 3-4 месяца.
Паллиативная химиотерапия: она назначается с целью продления жизни, а не для того, чтобы вылечить рак.
При раке поджелудочной железы часто используют следующие цитостатики:
- Абраксан (альбумин-паклитаксел)
- Гемзар (гемцитабин).
- 5-FU (фторурацил).
- Онивайд / Onivyde (липосомальный иринотекан для инъекций / irinotecan liposome injection).
Медиана общей выживаемости при FOLFIRINOX на 2018 год самая высокая
Назначается обычно комбинация цитостатиков. Химиотерапия часто применяется совместно с таргетной терапией, иммунотерапией или иногда с лучевой терапией.
Комбинация трех лекарств, которая называется Folfirinex (5-FU / лейковорин, иринотекан и оксалиплатин), считается наиболее эффективной, но она и самая токсичная из всех доступных на сегодняшний день химиотерапевтических схем. В обзоре исследований за 2018 году, посвященном различным комбинациям цитостатиков, указывается, что при Folfirinex наблюдается наилучшая отдаленная выживаемость.
Побочные эффекты химиотерапии
Токсическое действие химиопрепаратов на костный мозг приводит к снижению количества белых кровяных клеток, красных кровяных телец (анемия) и тромбоцитов. Другие побочные эффекты: выпадение волос, тошнота и рвота (противорвотная терапия значительно улучшилась в последние годы).
Боль при злокачественных опухолях ПЖ
Боль при раке поджелудочной железы носит сильный, мучительный характер и локализуется в верхней части живота. Она может отдавать в позвоночник, грудину, сердце, лопатки и руки. В ряде случаев именно боль является первым признаком заболевания, в других ситуациях она присоединяется позже — при прогрессировании злокачественного процесса.
При установленном диагнозе для облегчения симптома пациент должен принимать анальгетики, в том числе наркотического ряда. Как правило, используется морфин. Предпочтение отдается препаратам для перорального применения. Но при развитии обструкции пищеварительного тракта или нарушении акта глотания возможно применение пластыря или инъекций.

Для пациентов, которые не переносят анальгетики или при снижении их эффективности можно применять блокаду солнечного сплетения (сеть нервных окончаний, располагающихся позади поджелудочной железы). Анальгезирующие препараты вводятся либо чрескожно под контролем КТ, либо под контролем эндоскопического УЗИ через стенку желудка. Эффект достигается у 50-90% больных и держится от 1 месяца до года.
Осложнения после операции
В целом после хирургических вмешательств в онкологии характерны те же осложнения, что и после других операций: боли, кровотечения, плохое заживление раны, инфекции, повреждения нервных стволов с последующим нарушением их функций (движений, чувствительности). Если была удалена большая часть органа, нарушается его функция.
В послеоперационном периоде большое значение имеет адекватное обезболивание. С болями после операции по поводу рака в онкологии борются с помощью наркотических и ненаркотических анальгетиков.
Повышенная температура после операции по поводу рака может свидетельствовать об инфекции. При этом в области операционной раны появляется отек, покраснение, из нее может выделяться гной. В таких случаях проводят лечение антибиотиками, если сформировался абсцесс — его вскрывают и дренируют.
После удаления лимфатических узлов может нарушаться отток лимфы с образованием отека — лимфедемы. Чем больше лимфоузлов удалено в ходе операции, тем выше риск этого осложнения.
После хирургического вмешательства у онкологических больных нередко сохраняются стойкие нарушения здоровья, которые ограничивают их трудоспособность. В таких случаях врач направляет пациента на МСЭ, после операции в онкологии устанавливают группу инвалидности.






























