Патоген
Существует 4 типа вирусов сезонного гриппа – типы A, B, C и D. Вирусы гриппа A и B циркулируют и вызывают сезонные
эпидемии болезни.
Вирусы гриппа А подразделяются на подтипы в соответствии с
комбинациями гемагглютинина (HA) и нейраминидазы (NA),
белков на поверхности вируса. В настоящее время среди людей циркулируют вирусы
гриппа подтипов A(H1N1) и A(H3N2). A(H1N1) также обозначается как A(H1N1)pdm09, поскольку он вызвал
пандемию 2009 г. и впоследствии сменил вирус сезонного гриппа A(H1N1), циркулировавший до 2009
года. Известно, что пандемии вызывали только вирусы гриппа типа А.
Вирусы гриппа В не подразделяются на подтипы, но могут подразделяться
на линии. В настоящее время циркулирующие вирусы гриппа типа В принадлежат к
линиям В/Ямагата и В/Виктория.
Вирус гриппа С выявляется реже и обычно приводит к легким
инфекциям. Поэтому он не представляет проблемы для общественного
здравоохранения.
Вирусы группы D, в основном, инфицируют крупный
рогатый скот. По имеющимся данным, они не инфицируют людей и не вызывают у них
заболеваний.
Профилактика
Наиболее эффективным способом профилактики болезни является вакцинация. Вот уже более 60 лет имеются и используются безопасные и эффективные вакцины. Через некоторое время после вакцинации иммунитет ослабевает, поэтому для защиты от гриппа рекомендуется ежегодная вакцинация. Наиболее широко в мире используются инъекционные инактивированные противогриппозные вакцины.
Среди здоровых взрослых людей противогриппозная вакцина обеспечивает защиту даже в том случае, если циркулирующие вирусы не соответствуют в точности вакцинным вирусам. Однако для пожилых людей вакцинация против гриппа может быть менее эффективной с точки зрения предотвращения болезни, но ослабляет ее тяжесть и уменьшает вероятность развития осложнений и смертельного исхода. Вакцинация особенно важна для людей, подвергающихся высокому риску развития осложнений, а также для людей, живущих с людьми из группы высокого риска или осуществляющих уход за ними.
ВОЗ рекомендует ежегодную вакцинацию для следующих групп населения:
- беременные женщины на любом сроке беременности
- дети в возрасте от 6 месяцев до 5 лет
- пожилые люди (старше 65 лет)
- люди с хроническими нарушениями здоровья
- работники здравоохранения.
Эффективность противогриппозной вакцины зависит от того, насколько циркулирующие вирусы совпадают с вирусами, содержащимися в вакцине. Из-за постоянно изменяющейся природы вирусов гриппа Глобальная система эпиднадзора за гриппом и ответных мер ВОЗ (ГСЭГО) – система национальных центров по гриппу и сотрудничающих центров ВОЗ во всем мире – осуществляет непрерывный мониторинг за вирусами гриппа, циркулирующими среди людей, и дважды в год обновляет состав противогриппозных вакцин.
На протяжении многих лет ВОЗ обновляет свои рекомендации в отношении состава вакцины (трехвалентной), нацеленной на 3 наиболее представленных циркулирующих типа вируса (два подтипа вируса гриппа А и один подтип вируса гриппа В). Начиная с сезона гриппа 2013-2014 г. в северном полушарии для содействия разработке четырехвалентной вакцины рекомендуется вводить четвертый компонент. Четырехвалентные вакцины в дополнение к вирусам, входящим в состав трехвалентной вакцины, включают второй вирус гриппа типа В, и ожидается, что они обеспечат более широкую защиту против инфекций, вызванных вирусом гриппа типа В. Многие инактивированные и рекомбинантные противогриппозные вакцины доступны в инъекционной форме. Живая аттенуированная противогриппозная вакцина доступна в форме назального спрея.
Предэкспозиционная и постэкспозиционная профилактика с помощью противовирусных препаратов возможна, но ее эффективность зависит от ряда факторов, таких как индивидуальные особенности, тип воздействия и риск, связанный с воздействием.
Помимо вакцинации и противовирусного лечения мероприятия общественного здравоохранения включают меры индивидуальной защиты, такие как:
- регулярное мытье и надлежащее высушивание рук;
- надлежащая респираторная гигиена – прикрытие рта и носа при кашле и чихании салфетками с их последующим надлежащим удалением;
- своевременная самоизоляция людей, почувствовавших себя нездоровыми, с высокой температурой и другими симптомами гриппа;
- предотвращение тесных контактов с больными людьми;
- предотвращение прикасаний к глазам, носу и рту.
ТОП-10 самых смертоносных и опасных заболеваний за историю человечества
Эпоха глобальных смертоносных заболеваний в истории человечества пришлась на средневековье, когда антисанитария и большая плотность населения создавали условия для распространения и развития инфекций. Некоторые патогенные возбудители унесли тысячи и даже миллионы жизней.
Сегодня органы здравоохранения делают все, чтобы пресекать эпидемии. Роль первого плана в предупреждении тех или других заболеваний играет вакцинация.
Представляем вашему вниманию ТОП самых опасных болезней, с которыми сталкивалось человечество:
- Бубонная чума.
В XIV веке от этого заболевания умерло около 200 миллионов человек. Эпидемия сократила численность европейского населения вдвое.
В те далекие годы человечество не было готово столкнуться со страшными симптомами заболевания: гноящиеся раны по телу, разрастающиеся и заставляющие в буквальном смысле гнить заживо.
Сейчас против бубонной чумы существует несколько вакцин.
- Малярия.
Ежегодно в мире заражаются около 400 миллионов человек. Если больному своевременно не оказать медикаментозную помощь, симптомы (лихорадка, анемия и кома) неминуемо приведут к летальному исходу.
Несмотря на потенциал современной медицины, стопроцентной панацеи от малярии не существует. С признаками болезни борются симптоматически.
- Испанка.
Это распространенный грипп из серии H1N1. В 1918 году из-за его активности произошла глобальная пандемия, которую не смогли пережить до 100 миллионов человек.
Испанка безжалостно отнимала жизни самых беззащитных слоев — стариков, маленьких детей и людей со слабым иммунитетом.
- Оспа.
В 1979 году заболевание было окончательно побеждено. А в XVIII веке в одной только Англии зафиксировали свыше 400 тысяч смертей.
- Холера.
Если заболевшему не оказать медпомощь в течение 3 часов с момента появления симптомов, последствия могут быть необратимыми — смерть.
К симптоматическим проявлениям заболевания относят: жидкий стул, рвоту, обезвоживание, судороги.
В последний раз холера бушевала в Индии (погибло свыше 15 миллионов местных жителей).
- Желтая лихорадка.
Слабое сердцебиение, озноб, расстройство кишечника — типичные признаки патологии. Желтая лихорадка диагностируется ежегодно. Заболевание, согласно данным ВОЗ, забирает жизни 30 тысяч человек.
- Вирус Эболы.
Первая эпидемия зафиксирована в 1976 году в р-не одноименной реки Эбола. У заболевших диагностируется недостаточная свертываемость крови, рвота и температура. Лекарства от вируса нет по сей день. В 80 процентах случаев зараженным не удается помочь.
Заражение происходит при контакте с больным через слюну, кровь и т. д. Чаще случаи заболевания фиксируются в неразвитых районах Африки.
Единственный способ сдерживать распространение вируса Эболы — массовая изоляция и жесткие карантинные меры.
- Сыпной тиф.
Симптомы: красная сыпь, гнойниковые раны по телу. Люди часто болеют в местах боевых действий. В год поражения французского лидера Наполеона от сыпного тифа в его армии умерло больше людей, чем от оружия и рук солдат, защищавших Россию.
- Полиомиелит.
Температура, лихорадка, сильные боли в области позвоночника, головы и живота. Вдобавок судороги, помутнение разума, паралич и летальный исход — вот характерная симптоматика заболевания, возбудитель которого поражает центральную нервную систему человека.
Испытать тяжесть полиомиелита пришлось Соединенным Штатам Америки. В 1952 году в США из-за этого заболевания зафиксировали более 3 тысяч смертей. 20 тысяч детей безвозвратно потеряли способность двигаться из-за паралича.
Сегодня полиомиелит встречается редко. Единичные случаи — у людей, не прошедших вакцинацию.
- Туберкулез.
В условиях развития медицины с туберкулезом можно бороться медикаментами, но в средневековье отрасль не была настолько продвинутой: вирус, распространяющийся воздушно-капельным путем, мгновенно переходил от человека к человеку. Только в XX веке от патологии скончалось свыше 100 миллионов людей.
Признаки туберкулезного поражения выявлены при раскопках гробниц, датируемых 7000 гг. до нашей эры. Открытие дает понять, насколько старо заболевание.
Гигиена, изоляция, социальная дистанция
Почему некоторые вирусы, например, риновирусы, вызывающие простуду, не особенно опасны для человека, в то время как другие стремительно распространяются по миру и убивают население, как лесные пожары? Последние представляют собой новые патогены, против которых наша иммунная система ещё не сформировала защиту, и они также очень заразны.
С начала 20 века человечество пережило несколько пандемий гриппа, и мы как минимум дважды сталкивались с разными типами коронавируса. Это связано с тем, что глобализация стирает границы, а легкое и быстрое перемещение между континентами способствует миграции вирусов и развитию пандемии.
В то же время у нас есть несравненно лучшие возможности для изучения болезнетворных микроорганизмов и разработки лекарств и вакцин, существуют точные тесты на коронавирусы. Но действительно ли мы умнее, чем 100 лет назад?
Можно ли сравнивать показатели смертности от COVID-19, опираясь на текущие оценки по странам?
Традиционно, статистика причин смерти, собираемая и публикуемая официальными ведомствами, основывается на информации, полученной из медицинских свидетельств о смерти. Они заполняются в соответствии с общепризнанными правилами, принятыми на международном уровне более 70 лет назад. Так, если в свидетельстве о смерти указывается несколько ее причин, то выделяется одна из них, которая считается первоначальной, запустившей всю цепочку заболеваний, приведшей к наступлению летального исхода. В этом случае все остальные заболевания рассматриваются как осложнения основного заболевания или как сопутствующие (коморбидные).
Статистическая разработка причин смерти ведется по первоначальной причине. Её выделение может оказаться в некоторой степени субъективной и нетривиальной задачей даже в «нормальных» условиях. Эпидемия COVID-19, которая несет наибольшую угрозу для пожилых лиц с тяжелой сопутствующей патологией, порождает дополнительные сложности при выделении первоначальной причины смерти.
Вакцинация против гриппа в 2022 – 2023 году
Общие меры предосторожности при сезонной эпидемии гриппа хорошо знакомы россиянам с ковидных времён. Ношение масок и соблюдение социальной дистанции поможет снизить риск заражения точно так же, как и в разгар пандемии.. Однако настоящую гарантию безопасности может дать только вакцинация, проведённая своевременно, то есть, по крайней мере за две недели до ожидаемого подъёма заболеваемости.
Однако настоящую гарантию безопасности может дать только вакцинация, проведённая своевременно, то есть, по крайней мере за две недели до ожидаемого подъёма заболеваемости.
В 2022 – 2023 году рекомендована, как одна из наиболее эффективных, новая четырёхвалентная вакцина «Ультрикс квадри». В её состав введены белки 4 штаммов вируса гриппа, которые чаще всего встречаются этой зимой, а именно:
- тип A Брисбен (H1N1);
- тип A Канзас (H3N2);
- тип B Колорадо (линия Виктория);
- тип В Пхукет (линия Ямагата).
Совершеннолетние москвичи могут сделать профилактическую прививку от гриппа в поликлиниках, мобильных пунктах и в ГУМе. Детей вакцинируют в детских садах, поликлиниках, и школах.
Оборонный комплекс
У вирусов гриппа внутри одной группы сходные нейраминидазы. И если иммунная система уже «познакомилась» с нейраминидазами конкретной группы, она легче выстроит оборону против вирусов с гликопротеинами из той же группы. Ну и, конечно, никто не отменял более «быстрый» приобретённый благодаря вакцинам иммунитет.
Краткая история вакцинации от гриппа
Узнать больше
В 1936 году свою моновалентную вакцину представил Смородинцев.
Затем после мощной вспышки гриппа был идентифицирован вирус, не совпадающий с вакцинным, — его назвали B/Lee. В 1942 году вакцина от гриппа стала бивалентной. Однако ещё в первой половине ХХ века действенность вакцин вдруг снизилась. В итоге стало понятно, что нужно регулярно менять их состав в соответствии с появлением новых штаммов.
В 1973 году ВОЗ впервые порекомендовала штаммовый состав вакцин. В дальнейшем она стала делать это ежегодно.
С 1999 года Всемирная организация здравоохранения публикует раздельные рекомендации по штаммовому составу для Северного полушария — в феврале, и для Южного полушария — в сентябре. И это не просто ориентир, но руководство к действию.
Среди более чем 1200 пациентов у 116 был коронавирус. Причем у 24 человек из них (21%) оказались коинфекции. Самыми частыми из них были риновирус, энтеровирус и респираторно-синцитиальный вирус (англ. RSV). Грипп был только в одном случае.
Проект не выявил разницы в последствиях для пациентов исключительно с коронавирусом и с комбинацией двух инфекций, но задействованной выборки недостаточно, чтобы делать широкие обобщения. Не хватает и картины в динамике. Так или иначе, сочетание двух вирусов, как минимум, неприятно.
Испанский грипп
1918 год – год окончания Первой мировой войны и начала самой страшной пандемии гриппа за всю историю человечества. Эпидемия продолжалась с 1918 по 1920 гг, и за это время:
- заразилось гриппом 550 миллионов людей (треть населения планеты);
- умерло по разным данным от 50 до 100 миллионов человек (до 5% населения Земли);
- смертность среди зараженных достигала 20%.
Первая пандемия в 20 веке началась во время Первой мировой войны, но очень быстро обошла ее по числу жертв. Распространению вируса способствовали тяготы того времени – скудное питание, скученность беженцев в военных лагерях, плохие санитарные условия. В таких условиях вирус мутировал в более агрессивные формы.
Название «испанка» было связано с военной цензурой – участвующие в сражениях страны старались замалчивать слухи об эпидемии, и только нейтральная на тот момент Испания сделала публичное объявление о новой пандемии в мае 1918 года.
Что же известно об этой болезни? Уже весной 1918 года в самой Испании было заражено около 40% населения. Обычно жертвами инфекционных заболеваний становились дети, беременные женщины, пожилые люди и лица с хроническими заболеваниями. В этот раз многим пациентам было по 20-40 лет, и они изначально не имели проблем со здоровьем.
В тяжелых случаях «испанку» описывали как болезнь, проявляющуюся гипоксией (кислородным голоданием) с цианозом, пневмонией. С течением инфекции кашель начинал сопровождаться кровавой мокротой, затем развивалось внутрилегочное кровотечение, пациенты погибали.
Впоследствии возникла гипотеза о том, этот штамм вируса – H1N1 чаще приводил к гибели молодых людей, с хорошим здоровьем ввиду своей способности вызывать избыточную иммунную реакцию (так называемый цитокиновый шторм). Происходило быстрое разрушение легочной ткани с заполнением альвеол воспалительной жидкостью. Лица со сниженным иммунитетом не реагировали так на заражение и переносили его легче.
Место, где впервые появился вирус, до сих пор неизвестно. Существует гипотеза, что первой страной стал Китай. Затем в течение 2 месяцев эпидемия распространилась по Америке, весной 1918 г. пришла в Европу – «заболели» Италия, Испания, Швейцария, Англия и Сербия, Польша, Румыния. Летом грипп поразил жителей Бельгии, Дании, Голландии. В эту же волну вирус распространился до Южной Африки. Затем заболеваемость стала падать. Но уже к осени 1918 г. грипп снова охватил всю планету. Так в Японии на начало 1919 года насчитывалось до 20 миллионов заболевших (треть населения страны) и около 250 тысяч умерших. В некоторых странах инфекция поражала до 80% людей.
Люди умирали целыми деревнями. Для похорон использовали общие могилы, о достойном погребении с использованием всех принадлежностей не было и речи.
В России «испанка» распространялась в непростое время – шла Гражданская война, которая совпала с эпидемией тифа и других инфекционных болезней. Достоверных сведений о количестве переболевших гриппом нет. Нередко пациентам с симптомами H1N1 выставляли диагноз «тиф». Так согласно данным Наркомздрава РСФСР, гриппом в СССР переболело около 1 миллиона 10 тысяч людей.
Распространению вируса способствовали развитие транспорта и военные действия. Так за первые 25 недель от «испанки» умерло 25 миллионов человек. В некоторых странах для ограничения эпидемии вводили противоэпидемические мероприятия – закрывали суды, школы, храмы, а также кино и театры. Людей не пускали в магазины и обслуживали на улице. Где-то был введен военный режим, в штате Аризона, США – запрещены рукопожатия.
Социальные аспекты
Основные причины смерти в мире
На глобальном уровне в 2019 г. к неинфекционным заболеваниям относились семь из десяти основных причин смерти. Эти семь причин обусловили 44% от общего количества смертей и 80% от количества смертей, вызванных десятью основными причинами смертности.
При этом на все неинфекционные заболевания вместе взятые пришлось 74% от смертей, зарегистрированных в мире в 2019 г.
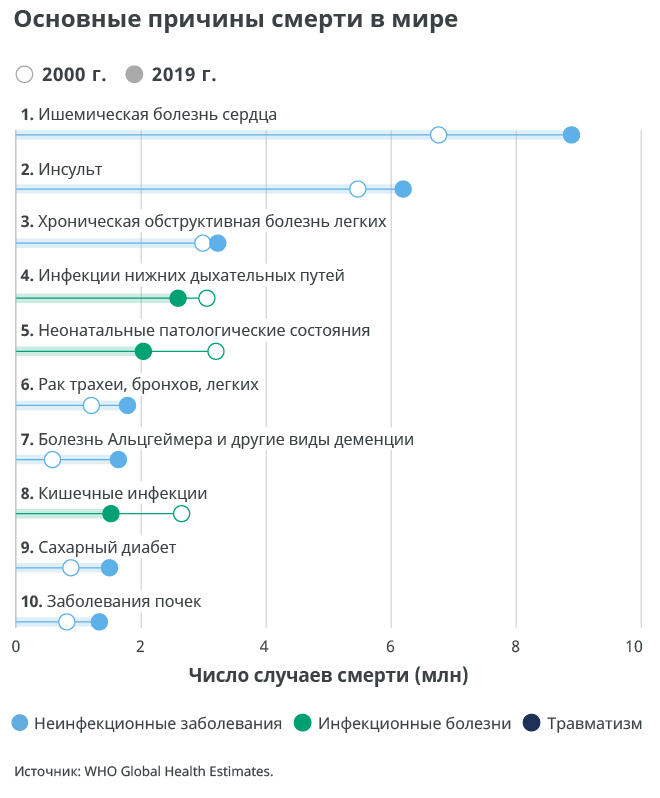
Наиболее распространенной причиной смерти является ишемическая болезнь сердца, на которую приходится 16% от общего числа смертей в мире. Наибольший рост смертности в период с 2000 г. пришелся именно на это заболевание: к 2019 г. смертность от него возросла более чем на 2 млн случаев и достигла 8,9 млн случаев. Инсульт и хроническая обструктивная болезнь легких являются второй и третьей ведущими причинами смертности, на них приходится приблизительно 11% и 6% от общего числа смертей соответственно.
Инфекции нижних дыхательных путей остаются четвертой ведущей причиной смертности в мире, при этом первой среди инфекционных болезней. Тем не менее, смертность от таких инфекций существенно снизилась: в 2019 г. она составила 2,6 млн случаев, что на 460 тыс. меньше, чем в 2000 г.
Неонатальные патологические состояния занимают пятое место. При этом мировая смертность от этих состояний за последние два десятилетия показала одно из наиболее выраженных снижений в абсолютном выражении: в 2019 г. от них умерло 2 млн новорожденных и детей раннего возраста, что на 1,2 млн меньше, чем в 2000 г.
Смертность от неинфекционных заболеваний растет. Рак трахеи, бронхов и легких показал рост смертности с 1,2 млн до 1,8 млн случаев и занял шестое место среди основных причин смерти.
Болезнь Альцгеймера и другие виды деменции в 2019 г. стали седьмой по распространенности причиной смерти. Особенно подвержены этим заболеваниям женщины. На них приходится 65% случаев смерти от болезни Альцгеймера и других видов деменции в мире.
Смертность от кишечных инфекций в мире существенно снизилась: с 2,6 млн случаев в 2000 г. до 1,5 млн случаев в 2019 г.
В число десяти основных причин смерти вошел диабет, продемонстрировав с 2000 г. значительный рост смертности – на 70%. Среди мужчин рост был еще большим – на 80%, что стало наибольшим ростом смертности для мужчин с 2000 г. среди десяти основных причин смертности.
Прочие заболевания, входившие в десять основных причин смертности в 2000 г., выбыли из этого списка. Одним из них стал ВИЧ/СПИД. За последние 20 лет смертность от этого заболевания упала на 51%, в результате чего с восьмого места, которое оно занимало в 2000 г., в 2019 г. оно переместилось на девятнадцатое.
С тринадцатого на десятое место поднялись заболевания почек. Смертность от этих заболеваний выросла с 813 тыс. случаев в 2000 г. до 1,3 млн в 2019 г.
(Не)тривиальная опасность
Даже на фоне прививочных кампаний и разъяснений, как важно уберечься от гриппа, многие люди всё ещё не воспринимают это заболевание всерьёз. Хотя оно никуда не уходит и периодически вырастает в пандемии
Или же просто даёт вспышки заболеваемости.
Выяснилось, что прививку от гриппа делали менее четверти — 23% опрошенных. 16% защищались с помощью витаминов. 8% уповали на волшебные свойства лука и чеснока. 6% старались избегать многолюдных мест. И треть опрошенных — 34% — не делали вообще ничего.
При этом гриппом или ОРВИ болели больше четверти — 28% опрошенных. Вероятно, одна из причин, что защита организма была недостаточной? Или дело ещё и в том, что грипп воспринимается как рутинная болезнь, не требующая особых «оборонных» действий?
Зачем нужны данные о причинах смерти населения
Сбор и анализ данных о смертности в мире и причинах летальных случаев позволяет дать оценку эффективности работы здравоохранительных органов.
Благодаря статистике, ведомства, отвечающие за сохранность здоровья, могут скорректировать направление своей деятельности, выявить уязвимые места и определить целесообразность направленных мер в борьбе с теми или другими патологиями.
Например, страна, в которой завышен показатель смертности из-за воспалительных заболеваний кишечника, будет ориентироваться на разработку профилактических мероприятий с целью предупредить новые случаи заболеваемости болезнью Крона и неспецифическим язвенным колитом. Аналогично станет действовать государство, в котором динамична смертность из-за патологий легочной системы (в том числе пневмонии) — расходы в области изучения и устранения причин, послуживших появлению такой особенности, будут увеличены.
Системы сбора и анализа статистических данных о смертности имеют государства с высоким и средним уровнем развития. Некоторые страны не практикуют подобную методику из-за отсутствия финансовых возможностей. Из-за этого Всемирная организация здравоохранения при составлении отчетов вынуждена руководствоваться неполными данными.
Исходы заболевания
Вероятность быстрого и полного выздоровления
зависит от состояния иммунной системы, наличия сопутствующих заболеваний,
своевременности оказанной медицинской помощи.
Благоприятный исход
У людей молодого и среднего возраста с хорошим иммунитетом заболевание протекает в легкой или стертой форме. В этом случае коронавирусная инфекция не отличается от других ОРВИ, она не сопровождается осложнениями. Длительность болезни у таких пациентов — около 10 дней, но кашель может сохраняться немного дольше.
Неблагоприятный исход
При осложненном течении вирусной инфекции от
манифестации заболевания до развития патологий легочной системы проходит 7-8
дней. Длительность тяжелых и критических форм болезни составляет 3-6 недель, а
смертельные случаи наблюдались через 2-8 недель от начала болезни.
В группе риска находятся:
- пожилые люди;
- пациенты с первичными и вторичными
иммунодефицитами; - люди с хроническими заболеваниями
органов дыхания; - больных сахарным диабетом;
- пациенты с аутоиммунными
патологиями.
Осложнения коронавирусной инфекции связаны со специфическим действием возбудителя на легочную ткань. КОВИД 19 снижает выработку сурфактанта — поверхностно-активного вещества, которое препятствует слипанию легких на выдохе. При этом у пациента возникает дыхательная недостаточность, кислородное голодание тканей.
При поступлении пациентов в стационар
наблюдались следующие симптомы:
- лихорадка — 83%;
- кашель — 82%;
- одышка — 31%;
- миалгии — 11%;
- спутанность сознания — 9%;
- головные боли — 8%;
- боли в горле — 5%.
Данные этого исследования опубликованы The Lancet. Они основаны на изучении клинического течения тяжелых форм заражения коронавирусом у 99 пациентов.
В поликлиниках Рязани уже начали прививать от гриппа
Ранее заведующий лабораторией молекулярной вирусологии НИИ гриппа Андрей Комиссаров рассказал, что в 2020 и 2021 годах на фоне пандемии коронавируса люди практически не сталкивались с гриппом, вследствие чего сформировалась достаточно большая популяция не иммунных к этому вирусу людей. И вот теперь грипп снова вернулся в популяцию. Вирусолог отметил, что гриппом практически не болело молодое поколение.«Все-таки встреча с гриппом в первый раз очень неприятная и может привести, в том числе и к летальным событиям», — пояснил врач.Волчков подчеркнул, что грипп поражает те же органы, что и новые подлинии «омикрона», а именно — эпителий верхних дыхательных путей.«Грипп локализуется иммунной системой либо быстро, либо медленно. Если медленно, это может привести к достаточно патологическим последствиям вплоть до летального исхода, поэтому грипп я бы точно не скидывал со счетов и готовился этой осенью уже к нему», — подытожил специалист и призвал вакцинироваться от гриппа.
Фото iStock
6.09.2022 г.
Основные причины смерти в группах стран с разными уровнями дохода
У жителей стран с низким уровнем дохода среди причин смертности инфекционные заболевания существенно преобладают над неинфекционными. Несмотря на общемировое сокращение смертности от инфекционных заболеваний, в странах с низким уровнем дохода на них приходится шесть из 10 смертей.
Малярия, туберкулез и ВИЧ/СПИД остаются в этих странах в десятке основных причин смертности. Вместе с тем смертность от этих трех заболеваний демонстрирует значительное снижение. Наибольшее снижение смертности среди десяти основных причин в этих странах показал ВИЧ/СПИД: с 395 000 случаев в 2000 г. до 161 000 в 2019 г., то есть на 59%.
Более значимой причиной смертности в странах с низким уровнем дохода являются кишечные инфекции — они входят в пятерку основных причин. Однако эти инфекции демонстрируют в указанных странах второе по величине снижение смертности среди десяти основных причин — на 231 000 случаев.
Смертность от хронической обструктивной болезни легких в странах с низким уровнем дохода в сравнении со странами из других групп незначительна. В странах с низким уровнем дохода эта болезнь не входит в десять основных причин смертности, тогда как во всех прочих группах стран она входит в первую пятерку.
Страны с доходом ниже среднего показывают наиболее разнородный набор десяти основных причин смертности: пять неинфекционных заболеваний, четыре инфекционных и травматизм. В этой группе стран растет значимость диабета: он переместился с 15 места на девятое, количество смертей от этого заболевания с 2000 г. выросло почти в два раза.
В этой группе стран среди десяти основных причин смертности серьезную проблему по-прежнему представляют кишечные инфекции. Вместе с тем для данной категории болезней характерно самое значительное снижение абсолютного числа смертей, которое с 2000 по 2019 г. уменьшилось с 1,9 млн до 1,1 млн случаев. Наибольший прирост абсолютного числа смертей связан с ишемической болезнью сердца: с 2000 г. оно увеличилось более чем на миллион, достигнув 3,1 млн случаев. Среди десяти основных причин смертности, вошедших в предыдущий список 2000 г., в наибольшей степени снизился уровень смертности от ВИЧ/СПИДа, который переместился с 8-го на 15-е место.
В странах с уровнем дохода выше среднего произошло заметное увеличение смертности от рака легких, которая возросла на 411 000 случаев; это более чем вдвое превышает прирост смертности во всех трех других группах стран вместе взятых. Кроме того, в странах с уровнем дохода выше среднего по сравнению с другими группами стран наблюдается высокий уровень смертности от рака желудка; это единственная группа стран, в которой это заболевание по-прежнему фигурирует среди десяти главных причин смертности.
Одно из наиболее заметных сокращений абсолютного числа случаев смерти наблюдается в связи с хронической обструктивной болезнью легких: смертность снизилась почти на 264 000 случаев и составила 1,3 млн случаев. При этом смертность от ишемической болезни сердца увеличилась более чем на 1,2 млн случаев, что составляет самый большой прирост абсолютного числа случаев смерти по этой причине среди всех групп стран.
В число десяти основных причин смерти в странах с уровнем дохода выше среднего входит лишь одно инфекционное заболевание (инфекции нижних дыхательных путей). Примечательно, что с 2000 г. смертность от самоубийств в этой категории стран снизилась на 31%, до 234 000 случаев в 2019 г.
В странах с высоким уровнем дохода растет смертность от всех 10 основных заболеваний, за исключением двух. Ишемическая болезнь сердца и инсульт являются единственными причинами смертности среди десяти основных, в отношении которых общее число случаев смерти за 2000–2019 гг. снизилось соответственно на 16% (или 327 000 случаев) и на 21% (или 205 000 случаев). Единственной группой стран, в которой наблюдается сокращение числа случаев смерти от этих двух болезней, является группа стран с высоким уровнем дохода. Тем не менее, ишемическая болезнь сердца и инсульт остаются в числе первых трех главных причин смерти в странах этой группы: в 2019 г. они стали причиной смерти в общей сложности более 2,5 млн человек. Кроме того, растет смертность от гипертензивной болезни сердца. Следуя глобальной тенденции, в списке основных причин смертности эта болезнь поднялась с 18-й до 9-й строчки.
Выросла смертность от болезни Альцгеймера и других форм деменции, которые обошли инсульт и стали второй ведущей причиной смерти в странах с высоким уровнем дохода, унеся в 2019 г. жизни 814 000 человек. И, как и в странах с уровнем дохода выше среднего, в первую десятку причин смерти вошла лишь одна категория инфекционных заболеваний — инфекции нижних дыхательных путей.
Атипичная пневмония
Эту пандемию перечисляют наряду с другими эпизодами гриппа, однако причиной ее стал совершенно другой агент – бета коронавирус SARS-CoV. Клинические проявления заключались в развитии острого респираторного синдрома (ТОРС).
Эпидемия «стартовала» в ноябре 2002 года на юге Китая и продолжалась около 6 месяцев. Статистика распространения, заболеваемости и летальности такова:
- охвачено 25 стран;
- умерло 774 человека;
- подтверждено 8096 заражений.
Нулевой пациент в этой пандемии так и остался неизвестным. Согласно одной гипотезе, это был китайский фермер, другой – трое поваров, один из которых попал в стационар в Гуанчжоу, где за короткое время заразил 13 сотрудников. Власти страны долгое время скрывали сведения о распространении новой болезни, не делая заявлений в прессу и не информируя ВОЗ. Первый официальный отчет был отправлен только в феврале 2003 года. В нем содержались сведения о 305 заразившихся и 5 погибших от вируса.
В конце февраля 2003 пожилой врач Лю Цзянь Лунь, работавший в госпитале, в котором находился один из пациентов с SARS-CoV, прибыл из Гуанчжоу в Гонконг на свадебное торжество и остановился в гостинице. На тот момент у него уже были симптомы заболевания. В течение суток он заразил 12 постояльцев отеля и вскоре умер в больнице.
С людьми, проживающими в гостинице, их знакомыми вирус покинул страну и привел к заражению более 300 человек. Эксперты ВОЗ утверждают, что около 4000 случаев заболевания во всем мире можно проследить до источника инфекции – врача из Китая.
Так за несколько дней SARS-CoV стала пандемией.
Испанский грипп (1918-1920)
Испанский грипп был вызван вирусом гриппа подтипа A /H1N1, который изначально был птичьим вирусом, но адаптировался для заражения людей. Пандемия охватила Европу, Северную Америку, Азию и Африку тремя волнами, из которых наибольшие потери нанесла вторая волна.
Грипп- испанка
Всего испанкой заболели около 500 млн человек, что на тот момент составляло треть населения мира. По оценкам ученых, число погибших от страшной инфекции колеблется от 50 до 100 млн. Но по факту истинные потери трудно определить, поскольку испанка совпала с событиями Первой мировой войны, и страны, пострадавшие как от войны, так и от чумы, подвергли статистику цензуре.
Известно, что для гриппа испанки характерен так называемый обратный возрастной профиль пострадавших. От обычного гриппа чаще умирают дети и пожилые люди, а во время этой эпидемии погибали в основном молодые люди 20-40 лет.
Что примечательно, когда первые случаи заражения гриппом этого типа фиксировались в Европейских странах, некоторые из них объявили заболевание незначительным, и врачи рекомендовали лечить инфекцию потогонными чаями и слабительными. Разрушительная сила испанки была признана только после того, как инфекция начала убивать целые семьи.






























